La pandemia de COVID-19 es una emergencia de salud pública. La exposición a la contaminación del aire representa un problema de salud grave en la mortalidad general en todo el mundo. Los riesgos para la salud de algunos subgrupos raciales están aumentando debido a que tienen niveles más altos de exposición a los contaminantes del aire, por lo que son más susceptibles a la mortalidad por COVID-19.
Por Tanujit Dey – Francesca Dominici – Copyright © 2020 Sociedad Química Estadounidense
ESCUCHA ESTE ARTÍCULO
Al 16 de noviembre de 2020, el coronavirus 2, síndrome respiratorio agudo severo, ha infectado a millones de personas en todo el mundo y ha causado más de 1,3 millones de muertes por COVID-19.
El mayor contribuyente a esta pandemia, Estados Unidos, es responsable de más de 246.000 de estas muertes. Estudios recientes han demostrado la conexión entre factores demográficos, raciales y ambientales y la mayor gravedad de los resultados de salud de COVID-19.
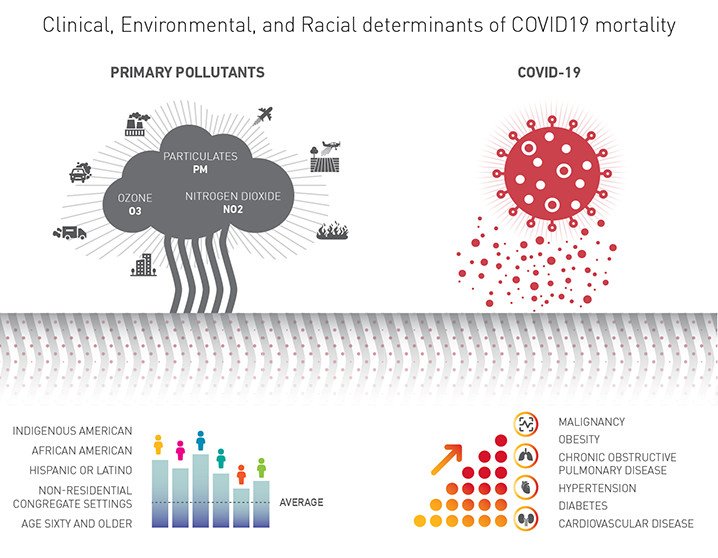
Primero, los ancianos y las personas con múltiples afecciones clínicas tienen un mayor riesgo de hospitalización y muerte debido a COVID-19.(1) En segundo lugar, existe una cantidad creciente de evidencia de que la exposición a corto y largo plazo a la contaminación del aire aumenta el riesgo de hospitalización y muerte debido al COVID-19. En tercer lugar, se ha documentado ampliamente que las disparidades raciales juegan un papel importante en esta pandemia, que se conoce como “el color del coronavirus”.
Numerosos estudios han proporcionado evidencia consistente de que la exposición a corto y largo plazo a partículas finas (PM 2.5 ) y otros contaminantes aumentan el riesgo de mortalidad y morbilidad por enfermedades como asma, enfermedad pulmonar obstructiva crónica, insuficiencia cardíaca coronaria, diabetes, disritmia, hipertensión, infarto de miocardio, afecciones respiratorias, neumonía e infección de las vías respiratorias superiores.
Nuestro grupo realizó un estudio reciente(2) que documentó una asociación estadísticamente significativa entre la exposición a largo plazo a PM 2.5 y O 3 y el riesgo de síndrome de dificultad respiratoria aguda entre los adultos mayores en los Estados Unidos. La mayoría de los pacientes con neumonía COVID-19 se incluyen en la definición de Berlín de síndrome de dificultad respiratoria aguda.(3)
También encontramos que el riesgo de mortalidad asociado con el mismo aumento de la exposición a PM 2.5 a largo plazo es tres veces mayor para los afroamericanos.(4) Además, entre los códigos postales con altos niveles de PM 2.5 , el 90% eran predominantemente afroamericanos.
En resumen, los afroamericanos tienen un mayor riesgo de morir por la exposición al aire en la contaminación del aire, y los afroamericanos respiran constantemente niveles más altos de contaminación del aire.
Realizamos un estudio a gran escala(5) donde planteamos la hipótesis de que la exposición a largo plazo a PM 2.5 puede aumentar el riesgo de muerte entre los pacientes con COVID-19.
Estimamos la asociación entre la exposición a PM 2.5 a largo plazo y las tasas de mortalidad por COVID-19 en los Estados Unidos. Nuestro estudio incluyó 3087 condados en los Estados Unidos y cubrió al 98% de la población. Aprovechamos nuestros esfuerzos anteriores que estimaron los efectos a largo plazo de PM 2.5 sobre la mortalidad entre 60 millones de afiliados a Medicare en los Estados Unidos.(4)
Reconociendo las limitaciones de un diseño de estudio ecológico, encontramos que un aumento de 1 μg / m 3 en la exposición a largo plazo a PM 2.5 se asocia con un aumento del 8% al 11% en la tasa de mortalidad por COVID-19.
Nuestros hallazgos se alinean con numerosos estudios en China e Italia que informan hallazgos similares. Esta es un área de investigación en rápida evolución y anticipamos que aparecerán más estudios en la literatura revisada por pares en un futuro próximo.
Además de la creciente evidencia de que la contaminación del aire podría aumentar la vulnerabilidad al COVID-19 resultando en hospitalización y / o muerte, hay otro aspecto serio que se revela a medida que avanza la pandemia: la disparidad racial.
El Laboratorio de Investigación de APM ( apmresearchlab.org ) informó que existen grandes disparidades por raza; las tasas de mortalidad de COVID-19 son más altas entre los afroamericanos y los indígenas estadounidenses en comparación con los blancos. Sin embargo, cuando se ajusta por edad, las tasas de mortalidad de los latinos eran mucho más altas que las de cualquier otro grupo.
En nuestro estudio a nivel nacional,(5) informamos que los condados que tienen una mayor proporción de residentes afroamericanos tienen un mayor riesgo de mortalidad por COVID-19. También encontramos un aumento del 45% en la tasa de mortalidad de COVID-19 (IC: 32%, 60%) asociado con un aumento de 1 desviación estándar (por 14,2%) en el porcentaje de residentes afroamericanos.
Los vecindarios desfavorecidos de Detroit, Chicago y St. James Parish en Louisiana han experimentado algunas de las tasas de mortalidad más altas del país por el virus. Por ejemplo, en Luisiana, el 70,5% de las muertes se han producido entre afroamericanos, aunque solo representan el 32,2% de la población del estado.(6)
La tasa de mortalidad por COVID-19 es seis veces más alta en los condados afroamericanos que en los condados blancos estadounidenses.(6) Aunque estos son datos preliminares y se necesitan más estudios, el patrón de infección por el virus y la mortalidad resultante son innegables.
Un estudio reciente de Sutter Health ( https://www.sutterhealth.org) muestra que después de ajustar por comorbilidades, las minorías son aún más vulnerables a los resultados adversos de COVID-19.
Esta pandemia puso de relieve las disparidades raciales y la urgente necesidad de abordar las causas subyacentes a estas desigualdades.
Primero, las poblaciones de minorías raciales / étnicas tienen una carga desproporcionada de comorbilidades subyacentes relacionadas con diabetes, enfermedades cardiovasculares, asma, virus de inmunodeficiencia humana, obesidad mórbida, enfermedad hepática y enfermedad renal.
En segundo lugar, las minorías raciales / étnicas de las zonas urbanas viven en condiciones de mayor hacinamiento y es más probable que sean empleadas en funciones de cara al público (por ejemplo, servicios, transporte y construcción), lo que limita el distanciamiento físico.
Cuando los determinantes sociales operan junto con las disparidades en salud, hay un aumento de las enfermedades crónicas. Las minorías corren un mayor riesgo como resultado del acceso limitado a la atención médica, la falta de seguro o el acceso mínimo a los proveedores de atención médica para la evaluación de salud de rutina y el acceso limitado a los espacios verdes.
Necesitamos evaluar a fondo el racismo ambiental, los sistemas que producen y perpetúan las desigualdades en la exposición a los contaminantes ambientales y sus efectos sobre la salud a largo plazo.
Los establecimientos de atención médica deben trabajar juntos para identificar y ampliar su función a la hora de abordar las causas subyacentes que contribuyen a esta disparidad. Deben reevaluar su perspectiva, acciones, administración y legislación para abordar las condiciones que contribuyen a las disparidades de salud en estas poblaciones.(7)
La pandemia de COVID-19 terminará, pero sin acción, las inequidades permanecerán.
Necesitamos evaluar a fondo el racismo ambiental, los sistemas que producen y perpetúan las desigualdades en la exposición a los contaminantes ambientales y sus efectos sobre la salud a largo plazo.
REFERENCIAS
- Cevik, M. , Kuppalli, K. , Kindrachuk, J. y Peiris, M. ( 2020 ) Virología, transmisión y patogenia del SARS-CoV-2 . BMJ. 371 , m3862 , DOI: 10.1136 / bmj.m3862 [ Crossref ], [ PubMed ], Google Académico
- Rhee, J. , Dominici, F. , Zanobetti, A. , Schwartz, J. , Wang, Y. , Di, Q. , Balmes, J. y Christiani, DC ( 2019 ) Impacto de las exposiciones a largo plazo al ambiente PM 2.5 y ozono sobre el riesgo de SDRA para adultos mayores en los Estados Unidos . Pecho 156 ( 1 ), 71 – 79 , DOI: 10.1016 / j.chest.2019.03.017 [ Crossref ], [ PubMed ], [ CAS ], Google Académico
- Bernardo, R. ( 2020 ) COVID-19 y ARDS: diez cosas que el cardiólogo necesita saber cuando está de guardia . https://www.acc.org/latest-in-cardiology/articles/2020/05/22/08/29/covid-19-and-ards (consultado el 28 de septiembre de 2020). Google Académico
- Di, Q. , Wang, Y. , Zanobetti, A. , Wang, Y. , Koutrakis, P. , Choirat, C. , Dominici, F. y Schwartz, JD ( 2017 ) Air Pollution and Mortality in the Medicare Population . N. Engl. J. Med. 376 ( 26 ), 2513 – 2522 , DOI: 10.1056 / NEJMoa1702747 [ Crossref ], [ PubMed ], [ CAS ], Google Académico
- Wu, X. , Nethery, RC , Sabath, MB , Braun, D. y Dominici, F. ( 2020 ) Contaminación del aire y mortalidad por COVID-19 en los Estados Unidos: fortalezas y limitaciones de un análisis de regresión ecológica . Science Advances 6 , eabd4049 , DOI: 10.1126 / sciadv.abd4049 [ Crossref ], [ PubMed ], Google Académico
- Yancy, CW ( 2020 ) COVID-19 y afroamericanos . JAMA 323 ( 19 ), 1891 – 1892 , DOI: 10.1001 / jama.2020.6548 [ Crossref ], [ PubMed ], [ CAS ], Google Académico
- Evans, MK ( 2020 ) Línea de color de COVID – Enfermedades infecciosas, desigualdad y justicia racial . N. Engl. J. Med. 383 , 408 – 410 , DOI: 10.1056 / NEJMp2019445 [ Crossref ], [ PubMed ], [ CAS ], Google Académico










Deja un comentario